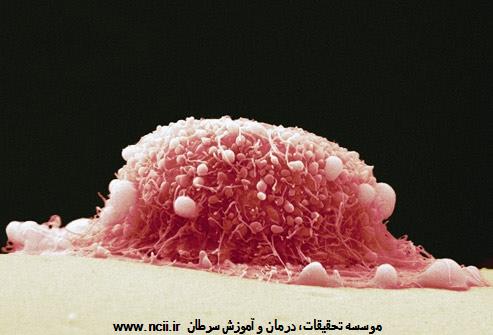
 سرطان گردن رحم هنگامی اتفاق میافتد که سلولهای غیرطبیعی در گردن رحم، یعنی در بخش پایینی رحم، تولید میشوند و گسترش مییابند. یکی از واقعیتهای بینظیر درباره سرطان گردن رحم این است که نوعی ویروس اکثر موارد آن را راهاندازی میکند. اگر سرطان گردن رحم زود پیدا شود، بسیار معالجه پذیر خواهد بود.
سرطان گردن رحم هنگامی اتفاق میافتد که سلولهای غیرطبیعی در گردن رحم، یعنی در بخش پایینی رحم، تولید میشوند و گسترش مییابند. یکی از واقعیتهای بینظیر درباره سرطان گردن رحم این است که نوعی ویروس اکثر موارد آن را راهاندازی میکند. اگر سرطان گردن رحم زود پیدا شود، بسیار معالجه پذیر خواهد بود.
 هنگامیکه سلولهای گردن رحم برای اولین بار غیرطبیعی میشوند، بهندرت نشانههای هشداردهندهای بروز میکند. با پیشرفت سرطان، امکان دارد علائمی که ظاهر میشود شامل موارد زیر باشد:
هنگامیکه سلولهای گردن رحم برای اولین بار غیرطبیعی میشوند، بهندرت نشانههای هشداردهندهای بروز میکند. با پیشرفت سرطان، امکان دارد علائمی که ظاهر میشود شامل موارد زیر باشد:
• ترشح غیرعادی مهبل
• خونریزی مهبل در فاصله بین دورههای قاعدگی
• خونریزی پس از یائسگی
• خونریزی یا احساس درد به هنگام نزدیکی جنسی
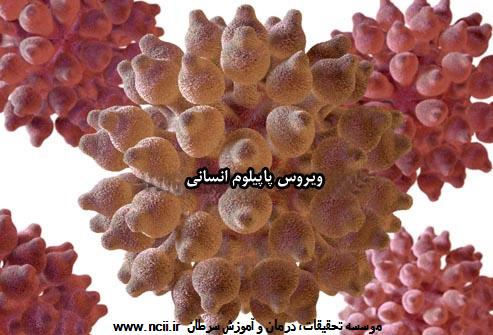 ویروس پاپیلوم انسانی (HPV یا human papillomavirus) گروهی بزرگ از ویروسها را شامل میشود. حدود 40 نوع از این ویروسها میتوانند نواحی تناسلی را آلوده سازند، و برخی از آنها خطر زیادی را برای ابتلا به سرطان گردن رحم به همراه دارند. عفونتهای تناسلی HPV معمولاً به خودی خود برطرف میشوند. اگر عفونت تناسلی HPV به صورت مزمن درآید، ممکن است باعث ایجاد تغییراتی در سلولهای گردن رحم شود. و این تغییرات است که امکان دارد به سرطان منجر شود. در سطح جهان، بیش از 90% از موارد سرطان گردن رحم در اثر آلوده شدن به HPV به وجود میآید.
ویروس پاپیلوم انسانی (HPV یا human papillomavirus) گروهی بزرگ از ویروسها را شامل میشود. حدود 40 نوع از این ویروسها میتوانند نواحی تناسلی را آلوده سازند، و برخی از آنها خطر زیادی را برای ابتلا به سرطان گردن رحم به همراه دارند. عفونتهای تناسلی HPV معمولاً به خودی خود برطرف میشوند. اگر عفونت تناسلی HPV به صورت مزمن درآید، ممکن است باعث ایجاد تغییراتی در سلولهای گردن رحم شود. و این تغییرات است که امکان دارد به سرطان منجر شود. در سطح جهان، بیش از 90% از موارد سرطان گردن رحم در اثر آلوده شدن به HPV به وجود میآید.
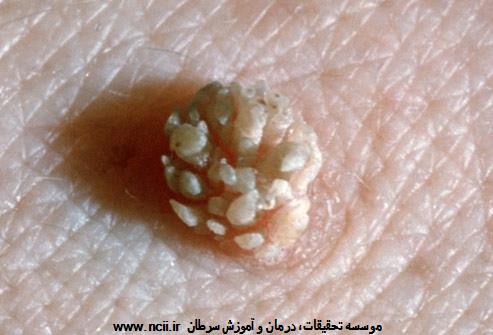 عفونتهای HPV هیچ علائمی ندارند و به خودی خود برطرف میشوند. ممکن است برخی از انواع ویروس HPV باعث ایجاد زگیلهای تناسلی بشوند، اما اینها همان سویههایی نیستند که با سرطان گردن رحم ارتباط دارند. توجه به این نکته اهمیت دارد که زگیلهای تناسلی، حتی اگر آنها را درمان نکنند، سرطانی نمیشوند. ممکن است انواع خطرناک HPV سالها در بدن وجود داشته باشند بدون اینکه هیچ علائمی ایجاد کنند.
عفونتهای HPV هیچ علائمی ندارند و به خودی خود برطرف میشوند. ممکن است برخی از انواع ویروس HPV باعث ایجاد زگیلهای تناسلی بشوند، اما اینها همان سویههایی نیستند که با سرطان گردن رحم ارتباط دارند. توجه به این نکته اهمیت دارد که زگیلهای تناسلی، حتی اگر آنها را درمان نکنند، سرطانی نمیشوند. ممکن است انواع خطرناک HPV سالها در بدن وجود داشته باشند بدون اینکه هیچ علائمی ایجاد کنند.
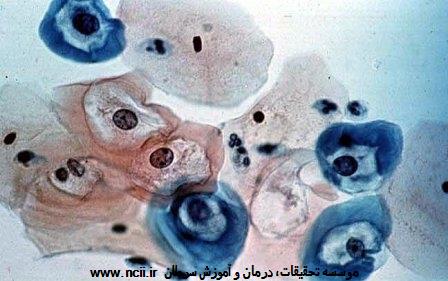 ویروس HPV آنقدر رایج است که اکثر افرادی که تا بهحال فعالیت جنسی داشتهاند، هم زنان و هم مردان، در مقطعی از عمر خود به آن آلوده خواهند شد. چون امکان دارد HPV بدون ایجاد علائم در بدن بماند، ممکن است شخصی که سالها فعالیت جنسی نداشته است حامل عفونت باشد. امکان دارد با استفاده از کاندوم بتوان خطر دچار شدن به HPV را کاهش داد، اما با بهکارگیری کاندوم نمیتوان بهطور کامل از بدن در برابر این ویروس محافظت نمود. ویروس HPV با سرطانهای فرج، مهبل، آلت تناسلی مردانه، و سرطانهای مقعد و دهان در مردان و زنان مرتبط است.
ویروس HPV آنقدر رایج است که اکثر افرادی که تا بهحال فعالیت جنسی داشتهاند، هم زنان و هم مردان، در مقطعی از عمر خود به آن آلوده خواهند شد. چون امکان دارد HPV بدون ایجاد علائم در بدن بماند، ممکن است شخصی که سالها فعالیت جنسی نداشته است حامل عفونت باشد. امکان دارد با استفاده از کاندوم بتوان خطر دچار شدن به HPV را کاهش داد، اما با بهکارگیری کاندوم نمیتوان بهطور کامل از بدن در برابر این ویروس محافظت نمود. ویروس HPV با سرطانهای فرج، مهبل، آلت تناسلی مردانه، و سرطانهای مقعد و دهان در مردان و زنان مرتبط است.
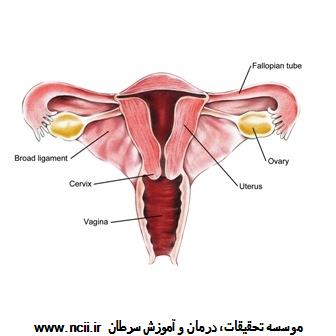
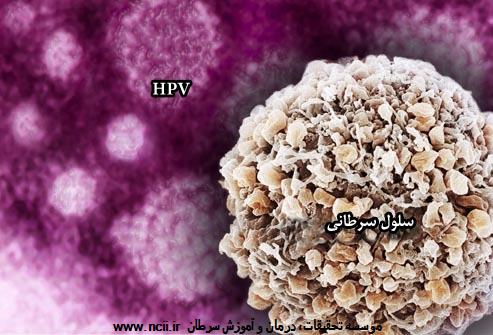 اگر یکی از سویههای پرخطر HPV در بدن وجود باشد، امکان دارد باعث ایجاد سلولهای غیرطبیعی در گردن رحم شود. این تغییرات پیش سرطانی به معنی آن نیست که شخص به سرطان گردن رحم دچار است. اما امکان دارد، به مرور زمان، سلولهای غیرطبیعی جای خود را به سلولهای سرطانی بدهند. هنگامیکه سرطان ظاهر میشود، معمولاً در گردن رحم و نواحی اطراف گسترش مییابد.
اگر یکی از سویههای پرخطر HPV در بدن وجود باشد، امکان دارد باعث ایجاد سلولهای غیرطبیعی در گردن رحم شود. این تغییرات پیش سرطانی به معنی آن نیست که شخص به سرطان گردن رحم دچار است. اما امکان دارد، به مرور زمان، سلولهای غیرطبیعی جای خود را به سلولهای سرطانی بدهند. هنگامیکه سرطان ظاهر میشود، معمولاً در گردن رحم و نواحی اطراف گسترش مییابد.
 در زنان سیاهپوست، نرخ سرطان گردن رحم از زنان سفیدپوست بیشتر است. همچنین این خطر در زنان آلودهای بیشتر است که:
در زنان سیاهپوست، نرخ سرطان گردن رحم از زنان سفیدپوست بیشتر است. همچنین این خطر در زنان آلودهای بیشتر است که:
• سیگار میکشند
• تعداد زیادی فرزند دارند
• برای مدت زیادی از قرص ضدبارداری استفاده کردهاند
• HIV مثبت هستند یا دستگاه ایمنی آنها ضعیف شده است.
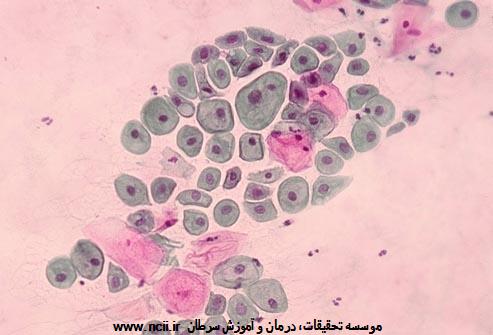
 پاپ اسمیر یکی از موفقیتهای بزرگ در ردیابی زودهنگام است. با استفاده از یک میله برداشت (سواب) بیدرد در گردن رحم، میتوان ناهنجاریهای موجود را آشکار ساخت، در اغلب موارد پیش از آنکه سرطان ظاهر شده باشد. زنان یابد سه سال پس از شروع فعالیت جنسی، و پیش از رسیدن به سن 21 سالگی، انجام پاپ اسمیر را آغاز کنند. فراوانی دفعات انجام پاپ اسمیر به نوع تست، عوامل خطری که شخص با آن مواجه است، و سابقه پزشکی او بستگی دارد. با شانه خالی کردن از انجام پاپ اسمیر، خطر ایجاد سرطان مهاجم گردن رحم افزایش مییابد.
پاپ اسمیر یکی از موفقیتهای بزرگ در ردیابی زودهنگام است. با استفاده از یک میله برداشت (سواب) بیدرد در گردن رحم، میتوان ناهنجاریهای موجود را آشکار ساخت، در اغلب موارد پیش از آنکه سرطان ظاهر شده باشد. زنان یابد سه سال پس از شروع فعالیت جنسی، و پیش از رسیدن به سن 21 سالگی، انجام پاپ اسمیر را آغاز کنند. فراوانی دفعات انجام پاپ اسمیر به نوع تست، عوامل خطری که شخص با آن مواجه است، و سابقه پزشکی او بستگی دارد. با شانه خالی کردن از انجام پاپ اسمیر، خطر ایجاد سرطان مهاجم گردن رحم افزایش مییابد.
 اگر در پاپ اسمیر ناهنجاری جزئی مشاهده شود، شاید تکرار پاپ اسمیر لازم باشد. امکان دارد پزشک زمانی را برای انجام کولپوسکوپی (آندوسکوپی رحم)، که در این معاینه از یک وسیله بزرگ جلوهدهنده مجهز به یک منبع نور استفاده میشود، یا برای انجام نمونهبرداری تعیین نماید تا به تغییراتی که احتمالاً در بافت گردن رحم صورت گرفته است دقیقتر نگاه کند. اگر سلولهای غیرطبیعی پیش سرطانی باشند، میتوان آنها را برداشت یا نابود کرد. درمانها در پیشگیری از تبدیل سلولهای پیش سرطانی به سرطان بسیار موفق هستند.
اگر در پاپ اسمیر ناهنجاری جزئی مشاهده شود، شاید تکرار پاپ اسمیر لازم باشد. امکان دارد پزشک زمانی را برای انجام کولپوسکوپی (آندوسکوپی رحم)، که در این معاینه از یک وسیله بزرگ جلوهدهنده مجهز به یک منبع نور استفاده میشود، یا برای انجام نمونهبرداری تعیین نماید تا به تغییراتی که احتمالاً در بافت گردن رحم صورت گرفته است دقیقتر نگاه کند. اگر سلولهای غیرطبیعی پیش سرطانی باشند، میتوان آنها را برداشت یا نابود کرد. درمانها در پیشگیری از تبدیل سلولهای پیش سرطانی به سرطان بسیار موفق هستند.
 در برخی از موارد، ممکن است پزشکان علاوه بر پاپ اسمیر گزینه تست HPV DNA را به شخص بیمار پیشنهاد نمایند. شاید از این تست، که در آن حضور فرمهای پرخطر HPV وارسی (چک) میشود، همراه با پاپ اسمیر در غربالگری سرطان گردن رحم در زنانی استفاده شود که بیش از 30 سال سن دارند. اگر نتیجه پاپ اسمیر غیرطبیعی باشد، امکان دارد انجام این تست برای تمام زنان، از هر سنی که هستند، توصیه شود.
در برخی از موارد، ممکن است پزشکان علاوه بر پاپ اسمیر گزینه تست HPV DNA را به شخص بیمار پیشنهاد نمایند. شاید از این تست، که در آن حضور فرمهای پرخطر HPV وارسی (چک) میشود، همراه با پاپ اسمیر در غربالگری سرطان گردن رحم در زنانی استفاده شود که بیش از 30 سال سن دارند. اگر نتیجه پاپ اسمیر غیرطبیعی باشد، امکان دارد انجام این تست برای تمام زنان، از هر سنی که هستند، توصیه شود.
 در بیوپسی، از بافت گردن رحم نمونهبرداری میکنند و نمونه را زیر میکروسکوپ معاینه مینمایند. آسیبشناس نمونه بافتی را برای یافتن تغییرات غیرطبیعی، سلولهای پیش سرطانی، و سلولهای سرطانی وارسی (چک) میکند. در اکثر موارد، نمونهبرداری در مطب پزشک با استفاده از بیهوشی موضعی انجام میشود. در نمونهبرداری مخروطی، آسیبشناس این امکان را پیدا میکند که سلولهای غیرطبیعی موجود در زیر سطح گردن رحم را وارسی (چک) کند، اما ممکن است برای انجام این تست به بیهوشی عمومی احتیاج باشد.
در بیوپسی، از بافت گردن رحم نمونهبرداری میکنند و نمونه را زیر میکروسکوپ معاینه مینمایند. آسیبشناس نمونه بافتی را برای یافتن تغییرات غیرطبیعی، سلولهای پیش سرطانی، و سلولهای سرطانی وارسی (چک) میکند. در اکثر موارد، نمونهبرداری در مطب پزشک با استفاده از بیهوشی موضعی انجام میشود. در نمونهبرداری مخروطی، آسیبشناس این امکان را پیدا میکند که سلولهای غیرطبیعی موجود در زیر سطح گردن رحم را وارسی (چک) کند، اما ممکن است برای انجام این تست به بیهوشی عمومی احتیاج باشد.
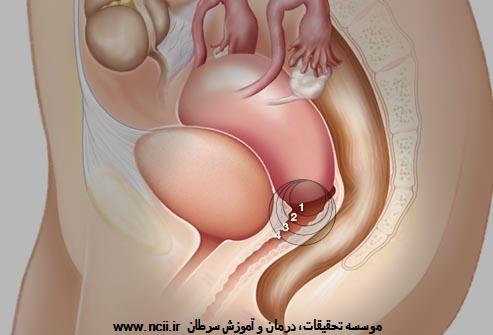 مرحله صفر، سلولهای سرطانی را توصیف میکند که تنها بر روی سطح گردن رحم یافت میشوند. سرطانهای مهاجمتر به چهار مرحله مجزا از هم تقسیم میشوند. در مرحله اول سرطان به فراتر از گردن رحم گسترش نیافته است. مرحله دوم به معنی آن است که تومور به قسمت بالایی مهبل گسترش یافته است. در مرحله سوم تومور به قسمت پایینی مهبل رسیده و امکان دارد جریان ادرار را مسدود کند. در مرحله چهارم، تومور به مثانه یا راستروده رسیده است، یا اینکه سلولهای سرطانی به دیگر قسمتهای بدن گسترش یافته و تومورهای جدیدی تشکیل دادهاند.
مرحله صفر، سلولهای سرطانی را توصیف میکند که تنها بر روی سطح گردن رحم یافت میشوند. سرطانهای مهاجمتر به چهار مرحله مجزا از هم تقسیم میشوند. در مرحله اول سرطان به فراتر از گردن رحم گسترش نیافته است. مرحله دوم به معنی آن است که تومور به قسمت بالایی مهبل گسترش یافته است. در مرحله سوم تومور به قسمت پایینی مهبل رسیده و امکان دارد جریان ادرار را مسدود کند. در مرحله چهارم، تومور به مثانه یا راستروده رسیده است، یا اینکه سلولهای سرطانی به دیگر قسمتهای بدن گسترش یافته و تومورهای جدیدی تشکیل دادهاند.
 اگر سرطان از مرحله دوم بیشتر پیشرفت نکرده باشد، معمولاً برای برداشتن هر بافتی که احتمالاً حاوی سرطان است جراحی را توصیه میکنند. این بهطور نمونه یا نوعاً به معنی برداشت رحم میباشد، یعنی اینکه گردن رحم و رحم و همچنین مقداری از بافت اطراف را برمیدارند. احتمال دارد جراح لولههای رحم، تخمدانها، و غدد لنفاوی نزدیک تومور را هم بردارد.
اگر سرطان از مرحله دوم بیشتر پیشرفت نکرده باشد، معمولاً برای برداشتن هر بافتی که احتمالاً حاوی سرطان است جراحی را توصیه میکنند. این بهطور نمونه یا نوعاً به معنی برداشت رحم میباشد، یعنی اینکه گردن رحم و رحم و همچنین مقداری از بافت اطراف را برمیدارند. احتمال دارد جراح لولههای رحم، تخمدانها، و غدد لنفاوی نزدیک تومور را هم بردارد.
 در پرتودرمانی خارجی از پرتوهای پرانرژی برای کشتن سلولهای سرطانی موجود در ناحیه مورد هدف استفاده میکنند. ممکن است پرتودرمانی خارجی در نابود کردن سلولهای سرطانی که پس از جراحی باقی ماندهاند هم مفید باشد. در پرتودرمانی داخلی، یا پرتودرمانی از نزدیک، از مواد رادیواکتیوی استفاده میشود که آنها را در داخل تومور میگذارند.در اغلب موارد، زنانی که دچار سرطان گردن رحم هستند با ترکیبی از پرتودرمانی و شیمیدرمانی درمان میشوند. امکان دارد عوارض جانبی شامل پایین رفتن شمارش سلول خون، احساس خستگی، ناراحتی جزئی شکم، تهوع، استفراغ، و شل یا آبکی بودن مدفوع باشد.
در پرتودرمانی خارجی از پرتوهای پرانرژی برای کشتن سلولهای سرطانی موجود در ناحیه مورد هدف استفاده میکنند. ممکن است پرتودرمانی خارجی در نابود کردن سلولهای سرطانی که پس از جراحی باقی ماندهاند هم مفید باشد. در پرتودرمانی داخلی، یا پرتودرمانی از نزدیک، از مواد رادیواکتیوی استفاده میشود که آنها را در داخل تومور میگذارند.در اغلب موارد، زنانی که دچار سرطان گردن رحم هستند با ترکیبی از پرتودرمانی و شیمیدرمانی درمان میشوند. امکان دارد عوارض جانبی شامل پایین رفتن شمارش سلول خون، احساس خستگی، ناراحتی جزئی شکم، تهوع، استفراغ، و شل یا آبکی بودن مدفوع باشد.
 در شیمیدرمانی، برای دسترسی به سلولهای سرطانی موجود در سراسر بدن از دارو استفاده میکنند. در مورد سرطان گردن رحمی که به اندامهای دوردست گسترش یافته است، شاید شیمیدرمانی گزینه عمده درمان باشد. عوارض جانبی، بسته به داروهای خاصی که مصرف میشود و دوزهای آنها، ممکن است شامل خستگی، بهآسانی کبود شدن یا ضرب دیدن بدن، ریزش مو، تهوع، استفراغ، و بیاشتهایی باشد.
در شیمیدرمانی، برای دسترسی به سلولهای سرطانی موجود در سراسر بدن از دارو استفاده میکنند. در مورد سرطان گردن رحمی که به اندامهای دوردست گسترش یافته است، شاید شیمیدرمانی گزینه عمده درمان باشد. عوارض جانبی، بسته به داروهای خاصی که مصرف میشود و دوزهای آنها، ممکن است شامل خستگی، بهآسانی کبود شدن یا ضرب دیدن بدن، ریزش مو، تهوع، استفراغ، و بیاشتهایی باشد.
 ممکن است درمانهای سرطان باعث خستگی یا بیعلاقگی نسبت به خوردن غذا شوند. اما دریافت کالری کافی برای حفظ وزن مناسب بدن اهمیت دارد. بیمار باید با یک متخصص تغذیه مشورت نماید و درباره خوب غذا خوردن در طول درمان سرطان راهنماییهایی دریافت کند. فعال ماندن هم مهم است. امکان دارد تمرین بدنی ملایم انرژی شخص بیمار را افزایش دهد و در ضمن تهوع و استرس او را کمتر کند. بیمار باید با پزشک خود مشورت نماید و متوجه شود کدام فعالیتها برای او مناسب هستند.
ممکن است درمانهای سرطان باعث خستگی یا بیعلاقگی نسبت به خوردن غذا شوند. اما دریافت کالری کافی برای حفظ وزن مناسب بدن اهمیت دارد. بیمار باید با یک متخصص تغذیه مشورت نماید و درباره خوب غذا خوردن در طول درمان سرطان راهنماییهایی دریافت کند. فعال ماندن هم مهم است. امکان دارد تمرین بدنی ملایم انرژی شخص بیمار را افزایش دهد و در ضمن تهوع و استرس او را کمتر کند. بیمار باید با پزشک خود مشورت نماید و متوجه شود کدام فعالیتها برای او مناسب هستند.
 درمانهای سرطان گردن رحم در اغلب موارد شامل برداشتن رحم است و شاید برداشتن تخمدانها را هم در برگیرد، که در این صورت باردار شدن زن بیمار در آینده منتفی خواهد شد. اما اگر سرطان بسیار زود ردیابی شود، شاید بیماری که تحت عمل جراحی قرار گرفته است هنوز هم بتواند باردار شود و زایمان کند. با استفاده از رویهای به نام برداشت کامل دهانه رحم (radical trachelectomy) میتوانند گردن رحم و بخشی از مهبل را بردارند و در عین حال قسمت اعظم رحم دست نخورده بماند.
درمانهای سرطان گردن رحم در اغلب موارد شامل برداشتن رحم است و شاید برداشتن تخمدانها را هم در برگیرد، که در این صورت باردار شدن زن بیمار در آینده منتفی خواهد شد. اما اگر سرطان بسیار زود ردیابی شود، شاید بیماری که تحت عمل جراحی قرار گرفته است هنوز هم بتواند باردار شود و زایمان کند. با استفاده از رویهای به نام برداشت کامل دهانه رحم (radical trachelectomy) میتوانند گردن رحم و بخشی از مهبل را بردارند و در عین حال قسمت اعظم رحم دست نخورده بماند.
 احتمال نجات یافتن از سرطان گردن رحم به این بستگی دارد که بیماری تا چه اندازه زود ردیابی شود. بسته به مرحله بیماری، بین 15 تا 93% از زنان بیمار دست کم به مدت 5 سال پس از تشخیص بیماری زنده میمانند. شاید درمانها و پیشبینی بیماری در مورد زنانی که امروزه بیماری آنها را تشخیص میدهند بهتر شده باشد. و با استفاده از آمار موجود نمیتوان پیشبینی نمود درمان هر شخص بیمار خاص تا چه اندازه موفقیتآمیز خواهد بود.
احتمال نجات یافتن از سرطان گردن رحم به این بستگی دارد که بیماری تا چه اندازه زود ردیابی شود. بسته به مرحله بیماری، بین 15 تا 93% از زنان بیمار دست کم به مدت 5 سال پس از تشخیص بیماری زنده میمانند. شاید درمانها و پیشبینی بیماری در مورد زنانی که امروزه بیماری آنها را تشخیص میدهند بهتر شده باشد. و با استفاده از آمار موجود نمیتوان پیشبینی نمود درمان هر شخص بیمار خاص تا چه اندازه موفقیتآمیز خواهد بود.
 اینک واکسنهایی برای دفع نمودن دو نوع HPV وجود دارد که ارتباط آنها با سرطان گردن رحم از تمام دیگر انواع این ویروس قویتر است. از واکسنهای سرواریکس و گارداسیل باید در سه دوز در طول یک دوره 6 ماهه استفاده شود. مطالعات حاکی از آن است که این واکسنها در پیشگیری عفونتهای مزمن به این دو نوع HPV ، که باعث ایجاد 70% از موارد سرطان گردن رحم میشوند، مؤثر میباشند. گارداسیل از بدن در برابر دو نوع HPV که باعث ایجاد زگیلهای جنسی میشوند هم محافظت میکند.
اینک واکسنهایی برای دفع نمودن دو نوع HPV وجود دارد که ارتباط آنها با سرطان گردن رحم از تمام دیگر انواع این ویروس قویتر است. از واکسنهای سرواریکس و گارداسیل باید در سه دوز در طول یک دوره 6 ماهه استفاده شود. مطالعات حاکی از آن است که این واکسنها در پیشگیری عفونتهای مزمن به این دو نوع HPV ، که باعث ایجاد 70% از موارد سرطان گردن رحم میشوند، مؤثر میباشند. گارداسیل از بدن در برابر دو نوع HPV که باعث ایجاد زگیلهای جنسی میشوند هم محافظت میکند.
 این واکسنها، که برای پیشگیری عفونت HPV استفاده میشوند ولی در درمان این عفونت مؤثر نیستند، در صورتی بیشترین تأثیر را دارند که آنها را پیش از فعال شدن جنسی اشخاص بهکار گیرند. توصیه شده است که دختران به هنگامی که 11 یا 12 ساله هستند سه دوز این واکسن را دریافت نمایند. از این واکسن میتوان برای واکسیناسیون به تأخیر افتاده تکمیلی یا جبرانی دختران و زنان 13 تا 26 ساله هم استفاده نمود.
این واکسنها، که برای پیشگیری عفونت HPV استفاده میشوند ولی در درمان این عفونت مؤثر نیستند، در صورتی بیشترین تأثیر را دارند که آنها را پیش از فعال شدن جنسی اشخاص بهکار گیرند. توصیه شده است که دختران به هنگامی که 11 یا 12 ساله هستند سه دوز این واکسن را دریافت نمایند. از این واکسن میتوان برای واکسیناسیون به تأخیر افتاده تکمیلی یا جبرانی دختران و زنان 13 تا 26 ساله هم استفاده نمود.