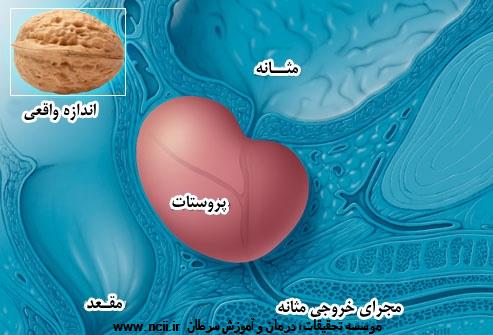
 سرطان پروستات در پروستات مردان تشکیل میشود. پروستات غدهای به اندازه یک گردو است که درست زیر مثانه قرار دارد و مقداری از مایع موجود در منی را تولید میکند. بعد از سرطان پوست، این سرطان رایج ترین نوع سرطان در مردان است. سرطان پروستات اغلب بسیار کند رشد میکند و شاید صدمه قابل ملاحظهای وارد نکند. اما برخی از شکلهای آن مهاجمتر هستند و، اگر درمان نشوند، امکان دارد به سرعت گسترش یابند.
سرطان پروستات در پروستات مردان تشکیل میشود. پروستات غدهای به اندازه یک گردو است که درست زیر مثانه قرار دارد و مقداری از مایع موجود در منی را تولید میکند. بعد از سرطان پوست، این سرطان رایج ترین نوع سرطان در مردان است. سرطان پروستات اغلب بسیار کند رشد میکند و شاید صدمه قابل ملاحظهای وارد نکند. اما برخی از شکلهای آن مهاجمتر هستند و، اگر درمان نشوند، امکان دارد به سرعت گسترش یابند.
 در مراحل اولیه، ممکن است در مردان هیچ علائمی مشاهده نشود. در مراحل بعدی، امکان دارد علائم زیر بهوجود آید:
در مراحل اولیه، ممکن است در مردان هیچ علائمی مشاهده نشود. در مراحل بعدی، امکان دارد علائم زیر بهوجود آید:
• ادرار مکرر، مخصوصاً در شب
• سختی شروع یا متوقف نمودن ادرار
• ضعیف بودن یا متوقف شدن جریان ادرار
• احساس درد یا سوزش در طول ادرار یا انزال
• مشاهده نمودن خون در ادرار یا منی
امکان دارد سرطان پروستات پیشرفته باعث ایجاد درد عمیق در بخش پایینی قسمت پشت بدن، کفل، یا قسمت بالایی ران شود.
 با مسن شدن مردان، ممکن است پروستات بزرگ شود و گاهی اوقات به مثانه یا پیشابراه فشار وارد کند و علائمی شبیه سرطان پروستات ایجاد نماید. این حالت، که آن را هیپرپلازی خوشخیم پروستات (BPH یا benign prostatic hyperplasia) مینامند، سرطانی نیست و، اگر علائم باعث ناراحتی شوند، قابل درمان است. مشکل سومی که ممکن است علائم مربوط به ادرار را ایجاد کند التهاب پروستات است، که این التهاب یا عفونت ممکن است باعث تب هم بشود و در بسیاری از موارد آن را با دارو درمان میکنند.
با مسن شدن مردان، ممکن است پروستات بزرگ شود و گاهی اوقات به مثانه یا پیشابراه فشار وارد کند و علائمی شبیه سرطان پروستات ایجاد نماید. این حالت، که آن را هیپرپلازی خوشخیم پروستات (BPH یا benign prostatic hyperplasia) مینامند، سرطانی نیست و، اگر علائم باعث ناراحتی شوند، قابل درمان است. مشکل سومی که ممکن است علائم مربوط به ادرار را ایجاد کند التهاب پروستات است، که این التهاب یا عفونت ممکن است باعث تب هم بشود و در بسیاری از موارد آن را با دارو درمان میکنند.
 پیر شدن، مخصوصاً پس از سن 50 سالگی، بزرگترین عامل خطر سرطان پروستات است. مطالعات حاکی از آن است که پس از 70 سالگی اکثر مردان به شکلی از سرطان پروستات دچار میشوند، گرچه شاید هیچ علائم ظاهری وجود نداشته باشد. سابقه خانوادگی خطر را افزایش میدهد، یعنی اگر پدر یا برادر سرطان پروستات داشته باشد، برای دیگر مردان خانواده خطر دوبرابر میشود.
پیر شدن، مخصوصاً پس از سن 50 سالگی، بزرگترین عامل خطر سرطان پروستات است. مطالعات حاکی از آن است که پس از 70 سالگی اکثر مردان به شکلی از سرطان پروستات دچار میشوند، گرچه شاید هیچ علائم ظاهری وجود نداشته باشد. سابقه خانوادگی خطر را افزایش میدهد، یعنی اگر پدر یا برادر سرطان پروستات داشته باشد، برای دیگر مردان خانواده خطر دوبرابر میشود.
 بهنظر میآید رژیم غذایی در ایجاد سرطان پروستات نقش دارد، زیرا این بیماری در کشورهایی بسیار رایجتر است که گوشت و لبنیات پرچرب غذاهای اصلی مردم میباشد. دلیل وجود این رابطه مشخص نیست. امکان دارد چربی غذایی، مخصوصاً چربی حیوانی موجود در گوشت قرمز، سطح هورمونهای مردانه را افزایش دهد، و این امر ممکن است رشد سلولهای سرطانی پروستات را تشدید کند. شاید رژیم غذایی که میوه و سبزی موجود در آن بسیار اندک باشد هم در ایجاد این بیماری نقش داشته باشد.
بهنظر میآید رژیم غذایی در ایجاد سرطان پروستات نقش دارد، زیرا این بیماری در کشورهایی بسیار رایجتر است که گوشت و لبنیات پرچرب غذاهای اصلی مردم میباشد. دلیل وجود این رابطه مشخص نیست. امکان دارد چربی غذایی، مخصوصاً چربی حیوانی موجود در گوشت قرمز، سطح هورمونهای مردانه را افزایش دهد، و این امر ممکن است رشد سلولهای سرطانی پروستات را تشدید کند. شاید رژیم غذایی که میوه و سبزی موجود در آن بسیار اندک باشد هم در ایجاد این بیماری نقش داشته باشد.
 برخی از چیزهایی که باعث ایجاد سرطان پروستات نمیشود به شرح زیر است: فعالیت جنسی بسیار زیاد، قطع مجاری اسپرم با عمل جراحی (وازکتومی)، و استمناء. بزرگ بودن پروستات (BPH) به معنی بالاتر بودن خطر سرطان پروستات نیست. محققان هنوز سرگرم بررسی این مطلب هستند که آیا مصرف الکل، بیماریهای مقاربتی (STDs )، یا التهاب (عفونت) پروستات در ایجاد سرطان پروستات نقش دارند.
برخی از چیزهایی که باعث ایجاد سرطان پروستات نمیشود به شرح زیر است: فعالیت جنسی بسیار زیاد، قطع مجاری اسپرم با عمل جراحی (وازکتومی)، و استمناء. بزرگ بودن پروستات (BPH) به معنی بالاتر بودن خطر سرطان پروستات نیست. محققان هنوز سرگرم بررسی این مطلب هستند که آیا مصرف الکل، بیماریهای مقاربتی (STDs )، یا التهاب (عفونت) پروستات در ایجاد سرطان پروستات نقش دارند.
 محققین به مردانی که به سنین زیر میرسند توصیه میکنند درباره نقاط قوت و ضعف تستهای غربالگری با پزشک مشورت کنند:
محققین به مردانی که به سنین زیر میرسند توصیه میکنند درباره نقاط قوت و ضعف تستهای غربالگری با پزشک مشورت کنند:
• 50 سالگی در مردانی که با خطر متوسط روبرو هستند و انتظار دارند دست کم ده سال دیگر زنده بمانند.
• 45 سالگی در مردانی که با بالا بودن خطر مواجه میباشند.
• 40 سالگی در مردانی که بیماری در خانواده آنها بسیار سابقهدار است.
پزشکان توصیه میکنند اولین تست PSA خون در40 سالگی انجام شود و تستهای پیگیری بر طبق دستور پزشک صورت گیرد. توجه به این نکته اهمیت دارد که شاید در غربالگری سرطانهایی ردیابی شود که رشد آنها آنقدر کند است که درمان آنها هیچ فایدهای ندارد. امکان دارد خود این درمانها عوارض جانبی خطرناکی داشته باشند.
 ممکن است پزشک ابتدا معاینه انگشتی راستروده (DRE یا digital rectal exam) را انجام دهد تا با لمس کردن پروستات برآمدگیها یا نقاط سفت روی آن را حس کند. با انجام آزمایش خون، آنتی ژن اختصاصی پروستات (PSA یا prostate specific antigen) را اندازه میگیرند. سلولهای پروستات این پروتئین را تولید میکنند و بالا بودن سطح آن شاید نشانگر بالاتر بودن احتمال ابتلا به سرطان باشد؛ اما ممکن است با وجود بالا بودن سطح این پروتئین شخص دچارسرطان نباشد. همچنین امکان دارد سطح PSA نرمال بوده ولی شخص به سرطان پروستات مبتلا باشد.
ممکن است پزشک ابتدا معاینه انگشتی راستروده (DRE یا digital rectal exam) را انجام دهد تا با لمس کردن پروستات برآمدگیها یا نقاط سفت روی آن را حس کند. با انجام آزمایش خون، آنتی ژن اختصاصی پروستات (PSA یا prostate specific antigen) را اندازه میگیرند. سلولهای پروستات این پروتئین را تولید میکنند و بالا بودن سطح آن شاید نشانگر بالاتر بودن احتمال ابتلا به سرطان باشد؛ اما ممکن است با وجود بالا بودن سطح این پروتئین شخص دچارسرطان نباشد. همچنین امکان دارد سطح PSA نرمال بوده ولی شخص به سرطان پروستات مبتلا باشد.
 سطح نرمال PSA کمتراز 4 نانوگرم در هر میلیلیتر خون (ng/mL) است، در حالیکه PSA بالاتر از10 حاکی از بالا بودن خطر سرطان میباشد. اما استثناهای متعددی وجود دارد:
سطح نرمال PSA کمتراز 4 نانوگرم در هر میلیلیتر خون (ng/mL) است، در حالیکه PSA بالاتر از10 حاکی از بالا بودن خطر سرطان میباشد. اما استثناهای متعددی وجود دارد:
• ممکن است مردان دارای PSA کمتر از 4 دچار سرطان پروستات باشند.
• امکان دارد پروستات ملتهب یا بزرگ شده (BPH) سطح PSA را بالا ببرد، و با این وجود در تستهای بعدی هیچ نشانهای از سرطان دیده نشود.
• ممکن است مصرف برخی از داروهای BPH سطح PSA را پایین بیاورد، با وجود اینکه سرطان وجود دارد (که نتیجه این تست را نتیجه منفی کاذب مینامند).
اگر نتایج PSA یا DRE غیرطبیعی باشد، ممکن است پزشک دستور دهد تستهای دیگری انجام شود.
 اگر معاینه بدنی یا تست PSA حاکی از وجود مشکلی باشد، ممکن است پزشک نمونهبرداری را توصیه کند. سوزنی را از راه دیواره راستروده یا پوست بین راستروده و پوست بیضه وارد بدن میکنند و چند نمونه کوچک از بافت را برمیدارند و زیر میکروسکوپ معاینه میکنند. نمونهبرداری بهترین راه برای ردیابی سرطان و پیشبینی کند رشد با مهاجم بودن آن است.
اگر معاینه بدنی یا تست PSA حاکی از وجود مشکلی باشد، ممکن است پزشک نمونهبرداری را توصیه کند. سوزنی را از راه دیواره راستروده یا پوست بین راستروده و پوست بیضه وارد بدن میکنند و چند نمونه کوچک از بافت را برمیدارند و زیر میکروسکوپ معاینه میکنند. نمونهبرداری بهترین راه برای ردیابی سرطان و پیشبینی کند رشد با مهاجم بودن آن است.
 آسیبشناس به جستوجوی ناهنجاریهای سلولها میپردازد و به نمونه بافت «نمره» از 1 تا 5 میدهد. حاصل جمع دو نمره گلیسون را امتیاز گلیسون مینامند. این امتیازها در تعیین احتمال گسترش سرطان مفید هستند و از 2، برای سرطانی که کمتر مهاجم است، تا 10، برای سرطان بسیار مهاجم، متغیر میباشند. امتیاز گلیسون به پزشک کمک مینماید نوع درمانی که باید توصیه شود را تعیین کند.
آسیبشناس به جستوجوی ناهنجاریهای سلولها میپردازد و به نمونه بافت «نمره» از 1 تا 5 میدهد. حاصل جمع دو نمره گلیسون را امتیاز گلیسون مینامند. این امتیازها در تعیین احتمال گسترش سرطان مفید هستند و از 2، برای سرطانی که کمتر مهاجم است، تا 10، برای سرطان بسیار مهاجم، متغیر میباشند. امتیاز گلیسون به پزشک کمک مینماید نوع درمانی که باید توصیه شود را تعیین کند.
 در مورد برخی از مردان باید تستهای دیگری هم انجام دهند تا مشخص شود که آیا سرطان به فراتر از پروستات گسترش یافته است. ممکن است این تستها شامل سونوگرافی، سی.تی.اسکن، یا ام.آر.آی (که در تصویر دیده میشود) باشد. در اسکن هستهای استخوان، مادهای با سطح رادیواکتیویته پایین را به بدن تزریق و ردیابی میکنند تا به یافتن سرطانی کمک شود که به استخوان گسترش یافته است.
در مورد برخی از مردان باید تستهای دیگری هم انجام دهند تا مشخص شود که آیا سرطان به فراتر از پروستات گسترش یافته است. ممکن است این تستها شامل سونوگرافی، سی.تی.اسکن، یا ام.آر.آی (که در تصویر دیده میشود) باشد. در اسکن هستهای استخوان، مادهای با سطح رادیواکتیویته پایین را به بدن تزریق و ردیابی میکنند تا به یافتن سرطانی کمک شود که به استخوان گسترش یافته است.
در اسکن ام.آر.آی، که در اینجا میبینید، توده سبز رنگی که به شکل کلیه است و در وسط در کنار غده پروستات (به رنگ صورتی) قرار دارد تومور است.
 از مرحلهبندی برای توصیف میزان گسترش (متاستاز) سرطان پروستات و به منظور تعیین بهترین درمان استفاده میشود.
از مرحلهبندی برای توصیف میزان گسترش (متاستاز) سرطان پروستات و به منظور تعیین بهترین درمان استفاده میشود.
• مرحله اول: سرطان کوچک است و هنوز در داخل پروستات قرار دارد.
• مرحله دوم: سرطان پیشرفتهتر است اما هنوز هم در داخل پروستات است.
• مرحله سوم: سرطان به قسمت بیرونی پروستات و کیسههای منی اطراف گسترش یافته است.
• مرحله چهارم: سرطان به غدد لنفاوی، اندامها یا بافتهای اطراف، مانند مثانه یا راستروده، یا اندامهای دوردست، مانند استخوان یا ریه، گسترش یافته است.
 ویژگی مطلوب سرطان پروستات این است که رشد آن معمولاً کند است و از هر 10 مورد 9 مورد در مراحل اولیه ردیابی میشود. در کل، میزان بقای 5 ساله در مردانی که بیماری در پروستات یا بافتهای اطراف محدود مانده است 100% میباشد، و تعداد زیادی از این مردان بسیار بیشتر از 5 سال زنده میمانند. اگر بیماری به نواحی دوردست بدن گسترش یافته باشد، میزان بقا به 31% کاهش مییابد. اما این درصدها مربوط به مردانی است که دست کم 5 سال پیش بیماری آنها تشخیص داده شد. شاید در مورد مردانی که امروزه این بیماری در آنها تشخیص داده شده و درمان میشود پیشبینی بیماری بهتر باشد.
ویژگی مطلوب سرطان پروستات این است که رشد آن معمولاً کند است و از هر 10 مورد 9 مورد در مراحل اولیه ردیابی میشود. در کل، میزان بقای 5 ساله در مردانی که بیماری در پروستات یا بافتهای اطراف محدود مانده است 100% میباشد، و تعداد زیادی از این مردان بسیار بیشتر از 5 سال زنده میمانند. اگر بیماری به نواحی دوردست بدن گسترش یافته باشد، میزان بقا به 31% کاهش مییابد. اما این درصدها مربوط به مردانی است که دست کم 5 سال پیش بیماری آنها تشخیص داده شد. شاید در مورد مردانی که امروزه این بیماری در آنها تشخیص داده شده و درمان میشود پیشبینی بیماری بهتر باشد.
 یکی از گزینههای مربوط به سرطان کمخطر این است که نظارت نمود و منتظر ماند. با انجام نمونهبرداری، تست PSA، و تعیین امتیاز گلیسون میتوان کمخطر بودن سرطان را تعیین کرد. .پزشک دستور میدهد تستهای دورهای انجام شود. شاید درمانهای دیگری لازم نباشد که با خطر مشکلات جنسی و ادراری همراه هستند. ممکن است برخی از مردانی که مسنتر هستند، یا دچار بیماریهای خطرناک میباشند، به درمان احتیاج نداشته باشند. اما در مورد مردان جوانتر، یا مردانی که به بیماری مهاجمتر دچار هستند، معمولاً درمان مهاجمتری توصیه میشود.
یکی از گزینههای مربوط به سرطان کمخطر این است که نظارت نمود و منتظر ماند. با انجام نمونهبرداری، تست PSA، و تعیین امتیاز گلیسون میتوان کمخطر بودن سرطان را تعیین کرد. .پزشک دستور میدهد تستهای دورهای انجام شود. شاید درمانهای دیگری لازم نباشد که با خطر مشکلات جنسی و ادراری همراه هستند. ممکن است برخی از مردانی که مسنتر هستند، یا دچار بیماریهای خطرناک میباشند، به درمان احتیاج نداشته باشند. اما در مورد مردان جوانتر، یا مردانی که به بیماری مهاجمتر دچار هستند، معمولاً درمان مهاجمتری توصیه میشود.
 از پرتودرمانی خارجی برای کشتن سلولهای سرطانی میتوان بهعنوان درمان اولیه استفاده نمود یا آن را پس از عمل جراحی سرطان پروستات بهکار گرفت. پرتودرمانی ممکن است در تخفیف دادن درد استخوان ناشی از گسترش سرطان هم مفید باشد. در پرتودرمانی از نزدیک، دانهها (پلتهای) بسیار ریز رادیواکتیو به اندازه دانه برنج را در داخل پروستات میگذارند. امکان دارد هر دو روش باعث اختلال نعوظی شود. دیگر عوارض جانبی احتمالی شامل خستگی، مشکلات ادراری، و اسهال است.
از پرتودرمانی خارجی برای کشتن سلولهای سرطانی میتوان بهعنوان درمان اولیه استفاده نمود یا آن را پس از عمل جراحی سرطان پروستات بهکار گرفت. پرتودرمانی ممکن است در تخفیف دادن درد استخوان ناشی از گسترش سرطان هم مفید باشد. در پرتودرمانی از نزدیک، دانهها (پلتهای) بسیار ریز رادیواکتیو به اندازه دانه برنج را در داخل پروستات میگذارند. امکان دارد هر دو روش باعث اختلال نعوظی شود. دیگر عوارض جانبی احتمالی شامل خستگی، مشکلات ادراری، و اسهال است.
 از برداشتن پروستات، یا برداشتن کامل پروستات، به هنگامی برای حذف سرطان استفاده میشود که سرطان در پروستات محدود مانده باشد. در روشهای جدیدتر، برشهای کوچکتری ایجاد میشود و تلاش بر این است که به اعصاب اطراف صدمهای وارد نشود. اگر غدد لنفاوی هم سرطانی باشند، شاید برداشتن کامل پروستات بهترین گزینه نباشد. ممکن است در جراحی به عملکرد ادراری و جنسی آسیب وارد شود، اما امکان دارد هر دو نوع صدمه وارده به مرور زمان کاهش یابند.
از برداشتن پروستات، یا برداشتن کامل پروستات، به هنگامی برای حذف سرطان استفاده میشود که سرطان در پروستات محدود مانده باشد. در روشهای جدیدتر، برشهای کوچکتری ایجاد میشود و تلاش بر این است که به اعصاب اطراف صدمهای وارد نشود. اگر غدد لنفاوی هم سرطانی باشند، شاید برداشتن کامل پروستات بهترین گزینه نباشد. ممکن است در جراحی به عملکرد ادراری و جنسی آسیب وارد شود، اما امکان دارد هر دو نوع صدمه وارده به مرور زمان کاهش یابند.
 شاید با هورموندرمانی بتوان سرطان را کوچکتر کرد یا رشد آن را کند نمود، اما این درمان سرطان را حذف نخواهد کرد، مگر آنکه همراه با یک درمان دیگر از آن استفاده شود. داروها یا هورمونها، تولید تستوسترون و دیگر هورمونهای مردانه، که آندروژن نامیده میشوند، را متوقف نموده یا از تولید آنها جلوگیری میکنند. عوارض جانبی این درمان ممکن است شامل گرگرفتگی، رشد بافت پستان، افزایش وزن، و ناتوانی جنسی باشد.
شاید با هورموندرمانی بتوان سرطان را کوچکتر کرد یا رشد آن را کند نمود، اما این درمان سرطان را حذف نخواهد کرد، مگر آنکه همراه با یک درمان دیگر از آن استفاده شود. داروها یا هورمونها، تولید تستوسترون و دیگر هورمونهای مردانه، که آندروژن نامیده میشوند، را متوقف نموده یا از تولید آنها جلوگیری میکنند. عوارض جانبی این درمان ممکن است شامل گرگرفتگی، رشد بافت پستان، افزایش وزن، و ناتوانی جنسی باشد.
 در شیمیدرمانی، سلولهای سرطانی موجود در سراسر بدن از بین میروند، از جمله سلولهای سرطانی که در بیرون از پروستات قرار دارند. بنابراین، از شیمیدرمانی برای درمان سرطان پیشرفتهتر و سرطانی که به هورموندرمانی پاسخ نداده است استفاده میشود. شیمیدرمانی معمولاً داخل وریدی و در دورههای 3 تا 6 ماهه صورت میگیرد. چون در شیمیدرمانی سلولهای دیگر بدن که سریع رشد میکنند هم از بین میروند، شاید بیمار به ریزش مو و زخم دهان دچارشود. دیگر عوارض جانبی شامل تهوع، استفراغ، و خستگی است.
در شیمیدرمانی، سلولهای سرطانی موجود در سراسر بدن از بین میروند، از جمله سلولهای سرطانی که در بیرون از پروستات قرار دارند. بنابراین، از شیمیدرمانی برای درمان سرطان پیشرفتهتر و سرطانی که به هورموندرمانی پاسخ نداده است استفاده میشود. شیمیدرمانی معمولاً داخل وریدی و در دورههای 3 تا 6 ماهه صورت میگیرد. چون در شیمیدرمانی سلولهای دیگر بدن که سریع رشد میکنند هم از بین میروند، شاید بیمار به ریزش مو و زخم دهان دچارشود. دیگر عوارض جانبی شامل تهوع، استفراغ، و خستگی است.
 در درمان انجمادی، سلولهای سرطانی موجود در داخل پروستات (مانند سلولهایی که در اینجا بسیار بزرگ نشان داده شدهاند) را منجمد کرده و از بین میبرند. از این درمان به اندازه درمانهای دیگر استفاده نمیشود زیرا درباره کارآیی درازمدت آن اطلاعات چندانی در دست نمیباشد. این درمان از جراحی کمتر تهاجمی بوده و طول دوره بهبودی آن کوتاهتر است. چون منجمد کردن به اعصاب صدمه میزند، تا 80% از مردان پس از درمان انجمادی دچار ناتوانی جنسی میشوند. ممکن است بیمار دچار درد و احساس سوزش موقت در مثانه و روده شود
در درمان انجمادی، سلولهای سرطانی موجود در داخل پروستات (مانند سلولهایی که در اینجا بسیار بزرگ نشان داده شدهاند) را منجمد کرده و از بین میبرند. از این درمان به اندازه درمانهای دیگر استفاده نمیشود زیرا درباره کارآیی درازمدت آن اطلاعات چندانی در دست نمیباشد. این درمان از جراحی کمتر تهاجمی بوده و طول دوره بهبودی آن کوتاهتر است. چون منجمد کردن به اعصاب صدمه میزند، تا 80% از مردان پس از درمان انجمادی دچار ناتوانی جنسی میشوند. ممکن است بیمار دچار درد و احساس سوزش موقت در مثانه و روده شود
 این واکسن برای پیشگیری طراحی نشده، بلکه آن را طراحی کردهاند تا دستگاه ایمنی را تحریک کند به سلولهای سرطانی پروستات حمله نماید و سرطان درمان شود. سلولهای ایمنی را از خون شخص بیمار برمیدارند، آنها را فعال میسازند تا با سرطان مبارزه نمایند، و دوباره آنها را وارد سیاهرگ شخص بیمار میکنند. سه دوره واکسیناسیون در طول یک ماه انجام میشود. از این واکسن برای درمان سرطان پروستات پیشرفتهای استفاده میشود که دیگر به هورموندرمانی پاسخ نمیدهد. ممکن است عوارض جانبی خفیف مانند خستگی، تهوع، و تب بروز کند.
این واکسن برای پیشگیری طراحی نشده، بلکه آن را طراحی کردهاند تا دستگاه ایمنی را تحریک کند به سلولهای سرطانی پروستات حمله نماید و سرطان درمان شود. سلولهای ایمنی را از خون شخص بیمار برمیدارند، آنها را فعال میسازند تا با سرطان مبارزه نمایند، و دوباره آنها را وارد سیاهرگ شخص بیمار میکنند. سه دوره واکسیناسیون در طول یک ماه انجام میشود. از این واکسن برای درمان سرطان پروستات پیشرفتهای استفاده میشود که دیگر به هورموندرمانی پاسخ نمیدهد. ممکن است عوارض جانبی خفیف مانند خستگی، تهوع، و تب بروز کند.
 پس از درمان سرطان پروستات، پزشک همچنان سطح PSA شخص بیمار را زیر نظر خواهد داشت و امکان دارد تستهای دیگری انجام دهد. اگر سرطان برگشت کند یا به دیگر قسمتهای بدن گسترش یابد، شاید درمانهای بیشتری توصیه شود. ممکن است ایجاد تغییراتی در سبک زندگی هم مهم باشد. در یک مطالعه مشخص شد در نجات یافتههای سرطان پروستات که بهطور منظم تمرینهای بدنی انجام میدادند خطر مرگ کمتر است.
پس از درمان سرطان پروستات، پزشک همچنان سطح PSA شخص بیمار را زیر نظر خواهد داشت و امکان دارد تستهای دیگری انجام دهد. اگر سرطان برگشت کند یا به دیگر قسمتهای بدن گسترش یابد، شاید درمانهای بیشتری توصیه شود. ممکن است ایجاد تغییراتی در سبک زندگی هم مهم باشد. در یک مطالعه مشخص شد در نجات یافتههای سرطان پروستات که بهطور منظم تمرینهای بدنی انجام میدادند خطر مرگ کمتر است.
 اختلال نعوظی یکی از عوارض جانبی رایج درمان سرطان پروستات است. معمولاً، اختلال نعوظی ظرف دو سال پس از جراحی بهبود مییابد. ممکن است این بهبودی در مردان جوان بیشتر از مردان بالای 70 سال باشد. شاید داروهای مؤثر بر اختلال نعوظی هم برای بیماران مفید واقع شود. امکان دارد درمانهای دیگر، مانند تزریق درمانی و کاربرد وسایل مکشی (vacuum devices) هم مفید باشد.
اختلال نعوظی یکی از عوارض جانبی رایج درمان سرطان پروستات است. معمولاً، اختلال نعوظی ظرف دو سال پس از جراحی بهبود مییابد. ممکن است این بهبودی در مردان جوان بیشتر از مردان بالای 70 سال باشد. شاید داروهای مؤثر بر اختلال نعوظی هم برای بیماران مفید واقع شود. امکان دارد درمانهای دیگر، مانند تزریق درمانی و کاربرد وسایل مکشی (vacuum devices) هم مفید باشد.
 شاید برای نجات یافتههایی که میخواهند سلامتی خود را تقویت کنند، و برای آنهایی که امیدوارند خطری که با آن روبرو هستند را کاهش دهند، استفاده از رژیم غذایی که در آن خطر سرطان در نظر گرفته شده بهترین گزینه باشد، یعنی اینکه رژیم غذایی شامل:
شاید برای نجات یافتههایی که میخواهند سلامتی خود را تقویت کنند، و برای آنهایی که امیدوارند خطری که با آن روبرو هستند را کاهش دهند، استفاده از رژیم غذایی که در آن خطر سرطان در نظر گرفته شده بهترین گزینه باشد، یعنی اینکه رژیم غذایی شامل:
• روزی پنج وعده یا بیشتر میوه و سبزیجات باشد
• بهجای آرد سفید یا برنج سفید حاوی غلات کامل (سبوس نگرفته) باشد
• گوشت پرچرب موجود در آن محدود شده باشد.
• گوشت فرآوری شده (سوسیس، کالباس، و گوشت دودی یا نمک سود) حذف یا محدود شده باشد
• از نوشیدن مشروبات الکلی اجتناب شود
ممکن است مواد غذایی سرشار از فولات (اسفناج، افشره پرتقال، عدس) تا حدی بر ضد سرطان پروستات عمل کنند. در مطالعات به عمل آمده در مورد لیکوپن، آنتیاکسیدانی که در گوجه فرنگی یافت میشود، نتایج متناقضی بهدست آمده است.
 باید در خرید مکملهایی که برای پیشگیری سرطان پروستات به بازار عرضه میشوند هشیار بود. امکان دارد برخی از مواد دارویی در سطح PSA بدن اختلال ایجاد کنند. در یک مطالعه 10 ساله مشخص شد خطر سرطان در مردانی که مکمل اسید فولیک مصرف میکردند افزایش مییافت. در یک بررسی 5 ساله درباره سلنیم و ویتامین E، خطر سرطان پروستات با مصرف این مواد کمتر نمیشد. اگر بیمار ویتامین یا مکملی مصرف میکند، باید حتماً به پزشک اطلاع دهد.
باید در خرید مکملهایی که برای پیشگیری سرطان پروستات به بازار عرضه میشوند هشیار بود. امکان دارد برخی از مواد دارویی در سطح PSA بدن اختلال ایجاد کنند. در یک مطالعه 10 ساله مشخص شد خطر سرطان در مردانی که مکمل اسید فولیک مصرف میکردند افزایش مییافت. در یک بررسی 5 ساله درباره سلنیم و ویتامین E، خطر سرطان پروستات با مصرف این مواد کمتر نمیشد. اگر بیمار ویتامین یا مکملی مصرف میکند، باید حتماً به پزشک اطلاع دهد.